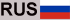Les données préliminaires d’un essai clinique révolutionnaire suggèrent que CRISPR pourrait être utilisé en toute sécurité dans le traitement du cancer. Dans le premier essai clinique de ce type, les chercheurs ont utilisé l’outil d’édition génétique CRISPR pour affiner l’ADN des cellules immunitaires des personnes dans l’espoir de lutter contre le cancer.
Les données préliminaires de l’étude indiquent que cette méthode peut être utilisée sans danger chez les patients atteints de cancer.
“C’est la preuve que nous pouvons procéder en toute sécurité à l’édition génétique de ces cellules”, a déclaré à l’Associated Press le co-auteur de l’étude, le Dr Edward Stadtmauer, professeur d’oncologie à l’Université de Pennsylvanie, en 2019.
Cependant, “ce traitement n’est pas encore prêt pour une utilisation massive”, a ajouté Stadtmauer dans une interview à NPR. “Mais c’est définitivement très prometteur.”
À cette époque, seuls trois patients avaient reçu ce traitement révolutionnaire : deux atteints d’un cancer du sang appelé myélome multiple et un d’un sarcome, un cancer du tissu conjonctif, selon un communiqué de l’Université de Pennsylvanie. Les chercheurs ont pu retirer, modifier et restituer les cellules en toute sécurité dans le corps des patients. La sécurité a été mesurée en termes d’effets secondaires et les auteurs ont constaté que le traitement n’entraînait aucun effet secondaire grave.
Un essai clinique de phase I comme celui-ci ne recrute généralement que quelques patients, selon l’American Cancer Society. La petite étude vise à déterminer comment le corps réagit au nouveau médicament et si les patients ressentent des effets indésirables. Les essais de phase I ne répondent pas à la question de savoir si le médicament est réellement efficace pour traiter la maladie, une question qui revient dans les essais ultérieurs. L’étude CRISPR suggère actuellement que le nouveau traitement contre le cancer est sans danger chez au moins trois personnes, à moins que davantage de données ne soient obtenues.

“J’en suis absolument ravie”, a déclaré à NPR Jennifer Doudna, biochimiste à l’Université de Californie à Berkeley, dont l’équipe a découvert et développé la technologie CRISPR. (Doudna n’a pas été impliquée dans la présente étude.)
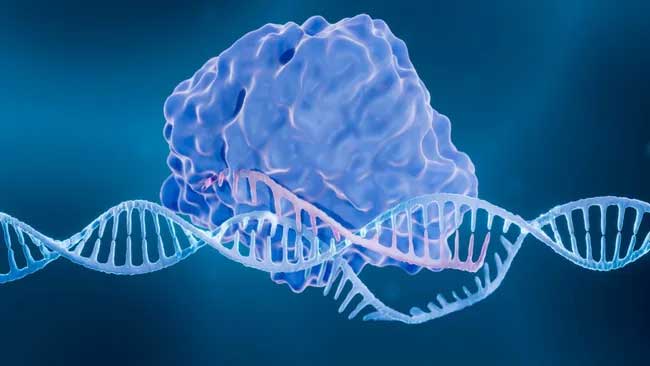
CRISPR permet aux scientifiques de couper des morceaux spécifiques d’ADN du code génétique d’une cellule et d’en insérer de nouveaux si nécessaire. Stadtmauer et ses collègues ont appliqué cette technique aux cellules T, un type de globule blanc qui attaque les cellules malades et cancéreuses du corps. Le cancer utilise plusieurs astuces pour échapper au radar des lymphocytes T, mais avec CRISPR, les chercheurs visent à aider les cellules immunitaires à détecter et à détruire les tumeurs insaisissables.
Cette technologie rappelle une autre thérapie anticancéreuse connue sous le nom de « CAR T », qui donne également aux cellules immunitaires de nouveaux outils pour se fixer aux tumeurs, mais n’utilise pas CRISPR, selon l’Institut national du cancer.
Dans la nouvelle étude, les scientifiques ont utilisé CRISPR pour la première fois pour couper trois gènes de l’ADN des cellules immunitaires. Deux des gènes contenaient des instructions permettant de créer des structures à la surface des cellules qui empêchaient les cellules T de se lier correctement aux tumeurs, selon un communiqué de l’université. Le troisième gène contenait des instructions pour une protéine appelée PD-1, une sorte de «commutateur» que les cellules cancéreuses actionnent pour arrêter les attaques des cellules immunitaires.
“Notre utilisation de l’édition CRISPR vise à améliorer l’efficacité de la thérapie génique, et non à modifier l’ADN du patient”, a déclaré le co-auteur de l’étude, le Dr Carl June, professeur d’immunothérapie à l’Université de Pennsylvanie, dans un communiqué.
Après avoir effectué ces modifications, les chercheurs ont utilisé un virus modifié pour placer le nouveau récepteur sur les cellules T avant de les réinjecter aux patients. Le nouveau récepteur devrait aider les cellules à détecter et à attaquer les tumeurs plus efficacement. Jusqu’à présent, les cellules modifiées ont survécu à l’intérieur du corps des patients et se sont multipliées comme prévu, a déclaré Stadtmauer à l’AP. Cependant, il n’est pas clair si et quand les cellules lanceront une attaque mortelle contre le cancer des patients, a-t-il ajouté.
Deux à trois mois après le traitement, l’état d’un patient a continué à se détériorer comme avant le traitement, tandis que l’état de l’autre patient est resté stable, a rapporté l’AP. La troisième patiente avait reçu un traitement trop récemment pour évaluer sa réponse. Entre-temps, les chercheurs ont l’intention d’inscrire 15 patients supplémentaires à l’étude pour évaluer à la fois la sécurité de la méthode et son efficacité dans la lutte contre le cancer. Les premiers résultats de sécurité seront présentés le mois prochain lors de la réunion de l’American Society of Hematology à Orlando, en Floride, selon un communiqué de l’université.
«Nous avons besoin de plus de patients et d’un suivi plus long pour vraiment conclure que CRISPR est sûr à utiliser. Mais les données sont certainement encourageantes», a déclaré à NPR le Dr Michel Sadelin, immunologiste au Memorial Sloan-Kettering Cancer Center à New York. “Jusqu’ici tout va bien, mais il est encore tôt.”
L’étude a été financée en partie par la société de biotechnologie Tmunity Therapeutics. Certains auteurs de l’étude et l’Université de Pennsylvanie détiennent une participation financière dans l’entreprise, rapporte AP.
Une jeune fille est entrée en rémission après avoir suivi un traitement expérimental contre le cancer en 2022. Une adolescente atteinte d’une forme agressive de leucémie n’a désormais plus de cellules cancéreuses détectables dans son corps, grâce à une thérapie expérimentale qui a donné à une jeune fille de 13 ans de nouvelles cellules immunitaires génétiquement modifiées.
La patiente, nommée Alyssa, semble être en rémission, mais aura besoin d’une surveillance étroite dans les mois à venir pour confirmer qu’elle est effectivement indemne de leucémie, selon le Great Ormond Street Children’s Hospital (GOSH) au Royaume-Uni, qui a fourni le traitement. Alyssa a déjà subi une chimiothérapie et une greffe de moelle osseuse, mais son cancer a continué à réapparaître. Si elle n’avait pas participé à un essai clinique d’un traitement expérimental, la seule option qui lui restait aurait été les soins palliatifs visant à soulager les symptômes plutôt que de guérir le cancer.

Une adolescente nommée Alyssa est en rémission après avoir suivi un traitement expérimental contre le cancer. Collège universitaire de Londres
“Je suis très honorée et je me sens bien d’avoir aidé d’autres personnes”, a déclaré Alyssa dans une vidéo publiée par GOSH. Elle a été la première patiente à recevoir la nouvelle thérapie. Au total, ses médecins prévoient d’inscrire 10 patients dans l’étude en cours, âgés de 6 mois à 16 ans.
L’équipe a présenté les résultats préliminaires de l’étude d’Alyssa samedi 10 décembre lors de la réunion annuelle de la Société américaine d’hématologie à la Nouvelle-Orléans, en Louisiane.
Alyssa a reçu un diagnostic de leucémie lymphoblastique aiguë à cellules T (T-ALL) en mai 2021, selon GOSH. T-ALL attaque les cellules souches de la moelle osseuse, qui donnent normalement naissance aux lymphocytes T, des globules blancs qui protègent l’organisme des infections. Cependant, dans la LAL-T, les cellules T anormales et immatures s’accumulent dans le corps et évincent les cellules T saines, laissant les patients vulnérables aux infections.
Le traitement de la LAL-T comprend la chimiothérapie, qui tue les cellules cancéreuses, et la transplantation de moelle osseuse, qui remplace les cellules souches malades des patients par des cellules saines provenant d’un donneur. Malheureusement, comme dans le cas d’Alyssa, ces stratégies ne permettent pas toujours de maîtriser la maladie.